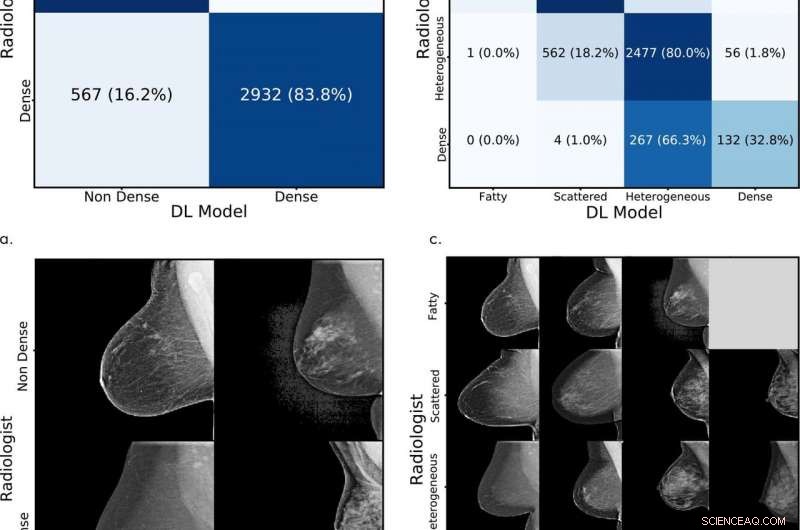
Évaluation de l'ensemble de test. Comparaison de l'évaluation initiale du radiologue interprétateur avec l'évaluation du modèle d'apprentissage en profondeur (DL) pour (a) la classification binaire et (c) de la densité mammaire mammographique à quatre voies. (b, d) Exemples correspondants de mammographies avec évaluations concordantes et discordantes par le radiologue et avec le modèle DL. Crédit :Radiological Society of North America
Des chercheurs du MIT et du Massachusetts General Hospital ont développé un modèle automatisé qui évalue le tissu mammaire dense dans les mammographies, qui est un facteur de risque indépendant de cancer du sein, de manière aussi fiable que les radiologues experts.
C'est la première fois qu'un modèle d'apprentissage en profondeur de ce type est utilisé avec succès dans une clinique sur de vrais patients, selon les chercheurs. Avec une large mise en œuvre, les chercheurs espèrent que le modèle peut aider à apporter une plus grande fiabilité aux évaluations de la densité mammaire à travers le pays.
On estime que plus de 40 pour cent des femmes américaines ont un tissu mammaire dense, qui à lui seul augmente le risque de cancer du sein. De plus, les tissus denses peuvent masquer les cancers sur la mammographie, rendant le dépistage plus difficile. Par conséquent, 30 États américains exigent que les femmes soient informées si leurs mammographies indiquent qu'elles ont des seins denses.
Mais les évaluations de la densité mammaire reposent sur une évaluation humaine subjective. En raison de nombreux facteurs, les résultats varient, parfois considérablement, d'un radiologue à l'autre. Les chercheurs du MIT et du MGH ont formé un modèle d'apprentissage en profondeur sur des dizaines de milliers de mammographies numériques de haute qualité pour apprendre à distinguer différents types de tissu mammaire, de gras à extrêmement dense, sur la base d'expertises. Après une nouvelle mammographie, le modèle peut alors identifier une mesure de densité qui correspond étroitement à l'opinion d'experts.
"La densité mammaire est un facteur de risque indépendant qui détermine la façon dont nous communiquons avec les femmes sur leur risque de cancer. Notre motivation était de créer un outil précis et cohérent, qui peuvent être partagés et utilisés dans tous les systèmes de soins de santé, " dit le deuxième auteur Adam Yala, un doctorat étudiant au Laboratoire d'informatique et d'intelligence artificielle (CSAIL) du MIT.
Les autres co-auteurs sont la première auteure Constance Lehman, professeur de radiologie à la Harvard Medical School et directeur de l'imagerie mammaire à l'HGM; et auteur principal Regina Barzilay, le professeur Delta Electronics au CSAIL et le département de génie électrique et d'informatique du MIT.
Densité de cartographie
Le modèle est construit sur un réseau de neurones convolutifs (CNN), qui est également utilisé pour les tâches de vision par ordinateur. Les chercheurs ont formé et testé leur modèle sur un ensemble de données de plus de 58, 000 mammographies sélectionnées au hasard parmi plus de 39, 000 femmes dépistées entre 2009 et 2011. Pour la formation, ils en ont utilisé environ 41, 000 mammographies et, pour tester, environ 8, 600 mammographies.
Chaque mammographie de l'ensemble de données a une évaluation standard de la densité mammaire du système de rapports et de données sur l'imagerie mammaire (BI-RADS) dans quatre catégories :gras, dispersé (densité dispersée), hétérogène (essentiellement dense), et dense. Dans les mammographies d'entraînement et d'essai, environ 40 pour cent ont été évalués comme hétérogènes et denses.
Au cours du processus de formation, le modèle reçoit des mammographies aléatoires à analyser. Il apprend à cartographier la mammographie avec les cotes de densité des radiologues experts. Seins denses, par exemple, contiennent du tissu conjonctif glandulaire et fibreux, qui apparaissent comme des réseaux compacts de lignes blanches épaisses et de taches blanches pleines. Les réseaux de tissus adipeux semblent beaucoup plus minces, avec une zone grise partout. En test, le modèle observe les nouvelles mammographies et prédit la catégorie de densité la plus probable.
Évaluations correspondantes
Le modèle a été mis en œuvre à la division d'imagerie mammaire de l'HGM. Dans un flux de travail traditionnel, lorsqu'une mammographie est prise, il est envoyé à un poste de travail pour qu'un radiologue l'évalue. Le modèle des chercheurs est installé dans une machine séparée qui intercepte les scans avant qu'ils n'atteignent le radiologue, et attribue à chaque mammographie une cote de densité. Lorsque les radiologues effectuent un scan à leur poste de travail, ils verront la note attribuée au modèle, qu'ils acceptent ou rejettent ensuite.
"Cela prend moins d'une seconde par image ... [et cela peut être] facilement et à moindre coût dans tous les hôpitaux." dit Yala.
Sur plus de 10, 000 mammographies à l'HGM de janvier à mai de cette année, le modèle a obtenu un accord de 94 % parmi les radiologues de l'hôpital dans un test binaire, déterminant si les seins étaient hétérogènes et denses, ou gras et épars. Dans les quatre catégories BI-RADS, il correspondait à 90 % aux évaluations des radiologues. "MGH est un centre d'imagerie du sein de premier plan avec un accord inter-radiologue élevé, et cet ensemble de données de haute qualité nous a permis de développer un modèle solide, " dit Yala.
Dans les tests généraux utilisant l'ensemble de données d'origine, le modèle correspondait aux interprétations originales des experts humains à 77 % dans quatre catégories BI-RADS et, dans les tests binaires, correspondait aux interprétations à 87 pour cent.
En comparaison avec les modèles de prédiction traditionnels, les chercheurs ont utilisé une métrique appelée score kappa, où 1 indique que les prédictions concordent à chaque fois, et toute valeur inférieure indique moins de cas d'accords. Les scores Kappa pour les modèles d'évaluation automatique de la densité disponibles dans le commerce obtiennent un maximum d'environ 0,6. Dans l'application clinique, le modèle des chercheurs a obtenu un score kappa de 0,85 et, en test, a marqué un 0,67. Cela signifie que le modèle fait de meilleures prédictions que les modèles traditionnels.
Dans une expérience supplémentaire, les chercheurs ont testé l'accord du modèle avec le consensus de cinq radiologues de l'HGM à partir de 500 mammographies d'essai aléatoires. Les radiologues ont attribué la densité mammaire aux mammographies sans connaître l'évaluation initiale, ou les évaluations de leurs pairs ou du modèle. Dans cette expérience, le modèle a atteint un score kappa de 0,78 avec le consensus du radiologue.
Prochain, les chercheurs visent à étendre le modèle à d'autres hôpitaux. « En s'appuyant sur cette expérience translationnelle, nous explorerons comment transformer les algorithmes d'apprentissage automatique développés au MIT en clinique bénéficiant à des millions de patients, " dit Barzilay. " Il s'agit d'une charte du nouveau centre du MIT - la clinique Abdul Latif Jameel pour l'apprentissage automatique en santé au MIT - qui a été récemment lancée. Et nous sommes enthousiasmés par les nouvelles opportunités ouvertes par ce centre. »