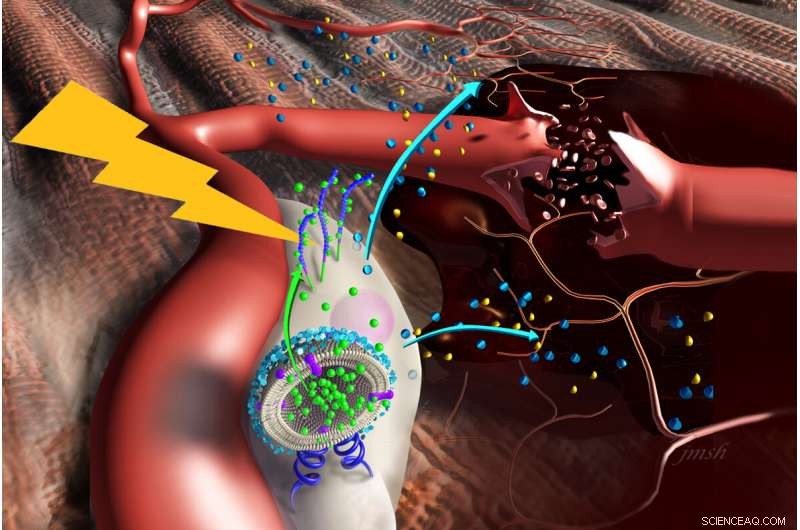
Les nanostimulateurs se fixent à la surface des cellules souches, l'administration d'agents qui incitent les cellules à libérer des facteurs qui favorisent la croissance des vaisseaux sanguins et modulent l'inflammation dans les muscles endommagés. Crédit :Janet Sinn-Hanlon, Médecine vétérinaire à l'Illinois
En médecine régénérative, un traitement idéal pour les patients dont les muscles sont endommagés par le manque d'oxygène serait de les revigorer avec une injection de leurs propres cellules souches.
Dans une nouvelle étude publiée dans la revue ACS Nano , des chercheurs de l'Université de l'Illinois à Urbana-Champaign ont démontré que les "nanostimulateurs" - des nanoparticules ensemencées avec une molécule que le corps produit naturellement pour inciter les cellules souches à guérir les plaies - peuvent amplifier les pouvoirs de régénération des cellules souches dans un membre ciblé chez la souris.
"Nous voulions utiliser les fonctions naturelles des cellules souches et les facteurs stimulants pour traiter localement l'ischémie musculaire, " a déclaré le responsable de l'étude Hyunjoon Kong, un professeur Robert W. Schafer de génie chimique et biomoléculaire à l'Illinois.
Ischémie musculaire, ou des dommages aux muscles dus à un apport limité en oxygène ou en sang, peut résulter de plusieurs causes, comme une blessure à un membre ou une maladie artérielle périphérique. Les cellules souches dérivées du propre tissu adipeux d'un patient sont connues pour produire des facteurs qui incitent de nouveaux vaisseaux sanguins à se développer dans le muscle endommagé, restaurer l'oxygène et les nutriments, et pour moduler l'inflammation dans les tissus endommagés. Cependant, les expériences in vivo ont montré des bénéfices limités, car l'activité des cellules souches semble décliner après injection dans le muscle.
Une molécule naturellement produite dans le corps appelée facteur de nécrose tumorale alpha peut inciter les cellules souches à sécréter davantage de facteurs souhaités. D'autres études ont essayé d'incuber les cellules avec du TNF-alpha avant injection, mais les effets s'estompent vite, dit Kong.
L'équipe de l'Illinois a décidé d'essayer d'attacher le TNF-alpha directement aux cellules souches, créer des nanostimulateurs, des nanoparticules contenant du TNF-alpha. Les nanoparticules se lient à un récepteur à la surface des cellules souches, fourniture localisée, livraison ciblée et étendue de TNF-alpha.
"Le principal avantage des cellules souches pour la régénération des tissus n'est pas nécessairement la capacité des cellules à remplacer les tissus perdus, mais pour libérer des facteurs de croissance bénéfiques et des cytokines qui aident au processus, " a déclaré Marni Boppart, co-auteur de l'étude, professeur de kinésiologie et de santé communautaire. "Les nanostimulateurs permettent aux cellules de libérer les facteurs bénéfiques plus longtemps qu'elles ne le feraient autrement. Cela offre un avantage significatif, en particulier lorsque des cellules sont transplantées dans un blessé, tissus malades ou vieillis."
Les chercheurs ont testé leur approche sur des souris présentant une ischémie induite chirurgicalement dans l'une de leurs pattes arrière. Ils ont isolé les cellules souches du tissu adipeux, les a mélangés avec les nanostimulateurs et les a injectés localement dans les pattes affectées des souris.
Les chercheurs ont constaté une augmentation du flux sanguin et des niveaux d'oxygène dans les jambes ischémiques. Ils ont également constaté des améliorations de la mobilité :les souris traitées pouvaient parcourir de plus longues distances et leurs jambes étaient plus fortes.
"Nous proposons que cette méthode est meilleure que les méthodes qui nécessitent un préconditionnement chimique, qui peuvent affecter la viabilité des cellules souches, prendre 24 heures ou plus de culture et avoir des effets à durée limitée, " a déclaré Kong. "Notre idée est de collecter du tissu adipeux dans la salle d'opération, séparer les cellules souches, mélanger les nanostimulateurs et les réinjecter au patient, le tout en une seule procédure."
Les chercheurs avertissent que des travaux supplémentaires sont nécessaires pour optimiser les conditions de récolte et de préparation des cellules souches, et d'étudier les effets à plus long terme.
« La maladie artérielle périphérique peut provoquer une douleur débilitante et une invalidité à long terme. Malheureusement, il n'y a pas de traitements systématiquement efficaces pour cette condition, " a déclaré Boppart. " Cette étude est importante car elle démontre la capacité des cellules souches modifiées à traiter efficacement la MAP dans un modèle préclinique, représentant un pas de plus vers le soulagement de la douleur chez les humains."