Résumé graphique. Crédit :Nature Chimie Biologie (2022). DOI :10.1038/s41589-022-01140-1
Comme le Roadrunner déjouant Wile E. Coyote, le SRAS-CoV-2 (le virus infectieux responsable du COVID-19) ne cesse de muter, générant de nouvelles variantes qui peuvent échapper à l'emprise d'un système immunitaire bien entraîné ou d'un médicament bien ciblé ou vaccin.
Maintenant, les scientifiques de Stanford Medicine ont trouvé un moyen d'imprégner des molécules immunitaires autrefois considérées comme inutiles avec la capacité de mettre le SRAS-CoV-2 dans une prise de tête thérapeutique dont il ne peut pas se sortir. Leur méthode est décrite dans un article publié le 8 septembre dans Nature Chemical Biology . L'étude a été dirigée par le biologiste et vaccinologue Peter Kim, Ph.D.
Deux choses ressortent de l'étude. Tout d'abord, bien qu'il ne soit pas encore prêt à être utilisé chez l'homme, c'est une étape solide vers le développement de médicaments largement efficaces qui ne cessent pas de fonctionner simplement parce qu'un virus méchant a trouvé une nouvelle astuce. Et deuxièmement, un élément clé de la nouvelle thérapie était une molécule qui était régulièrement jetée à la poubelle.
Pour apprécier pleinement la découverte de l'équipe de Kim, revenons en arrière pour nous demander :que se passe-t-il exactement lorsqu'un virus infecte notre corps ? Et que fait le système immunitaire à ce sujet ?
Les bases de l'infection
Pour provoquer une infection, un virus doit d'abord pénétrer à l'intérieur d'une cellule. Les membranes externes des cellules sont normalement difficiles à pénétrer sans passage spécial. Mais ces petits pirates de sécurité ont compris comment ouvrir un verrou à la surface de la cellule, grimper à l'intérieur, détourner la machinerie de réplication de la cellule, faire un million de copies d'eux-mêmes et se propager à d'autres cellules.
Le verrou que SARS-CoV-2 sait choisir est ACE2, qui apparaît à la surface des cellules de la gorge, des poumons, du cœur, des reins, des intestins et des parois des vaisseaux sanguins. ACE2 est célèbre, entre autres, pour aider à maintenir notre tension artérielle basse. Mais le SRAS-CoV-2 ne se soucie pas de ce que fait l'ACE2 dans la vie. Toute cellule portant l'ACE2 est vulnérable à l'infection par le SRAS-CoV-2.
Notre système immunitaire a des moyens de faire face à de tels intrus. En reconnaissant la présence d'un agent pathogène, les cellules B, qui contribuent à la constitution de notre système immunitaire, produisent un large éventail d'anticorps destinés à l'envahisseur. Ce sont des molécules particulièrement adaptées pour se fixer sur des agents pathogènes comme des pièces de puzzle assorties et, lorsqu'elles se fixent aux bons endroits et que l'ajustement est bon, les mettre hors service.
Les anticorps qui excellent à saisir certaines caractéristiques cruciales pour le succès de la craquage cellulaire de l'agent pathogène sont déclarés "neutralisants":ils empêchent l'agent pathogène d'infecter les cellules. Le meilleur de ces anticorps neutralisants peut ensuite être transformé en médicaments.
Par exemple, les patients hospitalisés avec COVID-19 reçoivent souvent une dose d'anticorps monoclonaux :plusieurs copies du même anticorps puissamment neutralisant. Le problème est que le SRAS-CoV-2 est apte à modifier les formes de ses caractéristiques vulnérables en mutant, de sorte qu'un anticorps monoclonal autrefois neutralisant perd son emprise et ne peut plus étouffer la nouvelle variante. La pandémie de COVID-19 a été un défilé d'un artiste d'évasion immunitaire après l'autre.
Anticorps gonflés
"C'est un coup de taupe", a déclaré Kim, qui a passé une grande partie de sa carrière à travailler dans l'industrie pharmaceutique. "Vous vous donnez la peine de développer ces anticorps monoclonaux, de les guider à travers des essais cliniques, de mettre en place des opérations de fabrication et d'obtenir une autorisation d'utilisation d'urgence de la FDA. Puis, des mois plus tard, le virus se transforme et l'anticorps monoclonal n'est plus bon."
Sur plus d'une demi-douzaine d'anticorps monoclonaux ciblant le SRAS-CoV-2 qui ont reçu une autorisation d'utilisation d'urgence, un seul est encore utilisé.
Mais le laboratoire de Kim a un anticorps gonflé qui peut s'attaquer à tous.
Tous les anticorps monoclonaux que la FDA a approuvés jusqu'à présent s'en tiennent au domaine de liaison au récepteur du SRAS-CoV-2, ou RBD. C'est la "fin commerciale" de la tristement célèbre protéine de pointe du virus, la protubérance virale qui joue avec ACE2 pour être admise dans les cellules. En créant de nouvelles variantes avec des RBD mutés, le virus continue de secouer l'emprise des anticorps monoclonaux successifs.
Mais la protéine de pointe SARS-CoV-2 contient d'autres régions qui sont, à toutes fins pratiques, immuables. On dit que ces régions sont hautement conservées au cours de l'évolution, ce qui signifie qu'elles n'ont pas changé au fil du temps, même parmi les souches virales qui diffèrent ailleurs.
Alors, pourquoi ne pas proposer un anticorps monoclonal qui s'attaque à l'une de ces régions conservées ? Cela ne résoudrait-il pas le problème de l'artiste de l'évasion ?
Oui, a déclaré Kim, qui est professeur de biochimie Virginia et D.K. Ludwig. "Mais jusqu'à présent, personne n'a trouvé d'anticorps contre une région conservée du SRAS-CoV-2 qui ne soit pas une mauviette." En d'autres termes, il semble qu'aucun de ces anticorps ne soit de puissants anticorps neutralisants ; ils restent immobiles et restent immobiles, chevauchant le virus sans l'empêcher d'infecter les cellules.
Wimp plus
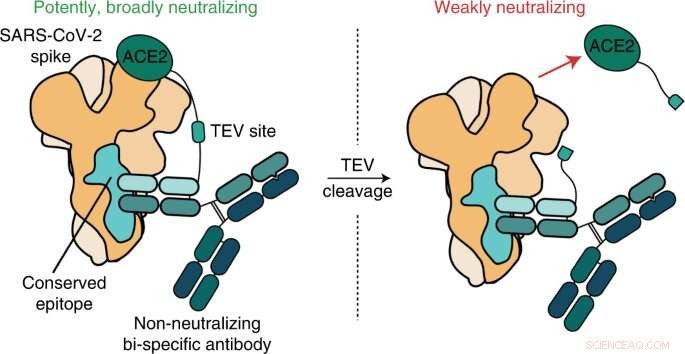
Kim attribue à Payton Weidenbacher, Ph.D., un ancien étudiant diplômé de son laboratoire, un éclair d'ingéniosité qui a déclenché l'avènement de ce qu'ils ont appelé "ReconnAbs" (abréviation de "anticorps non neutralisants conservés bloquant les récepteurs") .
L'idée de Weidenbacher :prenez une autre molécule qui pourrait neutraliser le SRAS-CoV-2 et liez-la à l'un de ces anticorps faibles mais collants qui se lie à un site bien conservé sur la protéine de pointe virale.
"Beaucoup d'autres chercheurs jetaient ces anticorps à la poubelle, et nous aussi", a déclaré Weidenbacher.
Ils ont trouvé un anticorps qui ciblait une partie de la protéine de pointe du SRAS-CoV2 qui ne semble jamais changer, quelle que soit la nouvelle variante qui apparaît. À l'aide d'un extrait de protéine flexible comme laisse, ils ont attaché cet anticorps au morceau d'ACE2 qui dépasse de la surface de la cellule, la partie sur laquelle le virus s'accroche.
"Il n'y a aucun moyen que le SRAS-CoV-2 puisse muter pour sortir de sa dépendance à l'ACE2", a déclaré Weidenbacher.
Dans une boîte de laboratoire, la construction attachée s'est avérée capable de bloquer l'infection par le SRAS-CoV-2 de cellules humaines normalement sensibles au virus. Il a fonctionné sur toutes les souches de SARS-CoV-2 testées jusqu'au BA.2.
La prochaine étape consiste à tester ReconnAbs sur des animaux.
Au-delà de la pandémie actuelle, Kim envisage que ReconnAbs serve de « kit de pièces » modulaire à mélanger et assortir qui pourrait rapidement être mis en action lorsque la prochaine pandémie frappera pour bloquer le virus dès le départ en attendant le résultat espéré. développement de médicaments encore meilleurs.
Un tel kit contiendrait trois parties :des anticorps connus pour s'accrocher étroitement aux régions fortement conservées de tout virus bien étudié (un coronavirus ou un virus de la grippe, par exemple); quel que soit le "verrou" de la surface cellulaire que le virus sait choisir pour pénétrer dans nos cellules ; et des petites laisses pour les accrocher ensemble.
"C'était un coup de créativité", a déclaré Kim. "Payton a figuré dans le seau à ordures, a sorti ces citrons et les a transformés en limonade." Un nouvel anticorps puissant neutralise toutes les variantes connues du SARS-CoV-2