Est-il possible de cultiver des tissus en laboratoire, par exemple pour remplacer un cartilage blessé ? À la TU Wien (Vienne), une étape importante a désormais été franchie vers la création de tissus de remplacement en laboratoire, en utilisant une technique qui diffère considérablement des autres méthodes utilisées dans le monde. L'étude est publiée dans Acta Biomaterialia .
Un procédé spécial d’impression 3D haute résolution est utilisé pour créer de minuscules sphères poreuses en plastique biocompatible et dégradable, qui sont ensuite colonisées par des cellules. Ces sphéroïdes peuvent ensuite être disposés selon n’importe quelle géométrie et les cellules des différentes unités se combinent parfaitement pour former un tissu vivant uniforme. Le tissu cartilagineux, avec lequel le concept a maintenant été démontré à la TU Wien, était auparavant considéré comme particulièrement difficile à cet égard.
"La culture de cellules cartilagineuses à partir de cellules souches n'est pas le plus grand défi. Le principal problème est que vous avez généralement peu de contrôle sur la forme du tissu obtenu", explique Oliver Kopinski-Grünwald de l'Institut de science et technologie des matériaux de la TU Wien, des auteurs de la présente étude. "Cela est également dû au fait que ces amas de cellules souches changent de forme avec le temps et rétrécissent souvent."
Pour éviter cela, l'équipe de recherche de la TU Wien travaille avec une nouvelle approche :des systèmes d'impression 3D haute résolution basés sur un laser spécialement développés sont utilisés pour créer de minuscules structures en forme de cage qui ressemblent à des mini ballons de football et ont un diamètre d'à peine un tiers. d'un millimètre. Ils servent de structure de support et forment des blocs de construction compacts qui peuvent ensuite être assemblés dans n'importe quelle forme.
Les cellules souches sont d’abord introduites dans ces mini-cages en forme de ballon de football, qui remplissent rapidement complètement le minuscule volume. "De cette façon, nous pouvons produire de manière fiable des éléments tissulaires dans lesquels les cellules sont réparties uniformément et la densité cellulaire est très élevée. Cela n'aurait pas été possible avec les approches précédentes", explique le professeur Aleksandr Ovsianikov, responsable du département Impression 3D et biofabrication. groupe de recherche à la TU Wien.

Grandir parfaitement ensemble
L’équipe a utilisé des cellules souches différenciées, c’est-à-dire des cellules souches qui ne peuvent plus se développer en aucun type de tissu, mais qui sont déjà prédéterminées pour former un type spécifique de tissu, en l’occurrence du tissu cartilagineux. De telles cellules sont particulièrement intéressantes pour les applications médicales, mais la construction de tissus plus volumineux est un défi lorsqu’il s’agit de cellules cartilagineuses. Dans le tissu cartilagineux, les cellules forment une matrice extracellulaire très prononcée, une structure en forme de maillage entre les cellules qui empêche souvent les différents sphéroïdes cellulaires de se développer ensemble de la manière souhaitée.
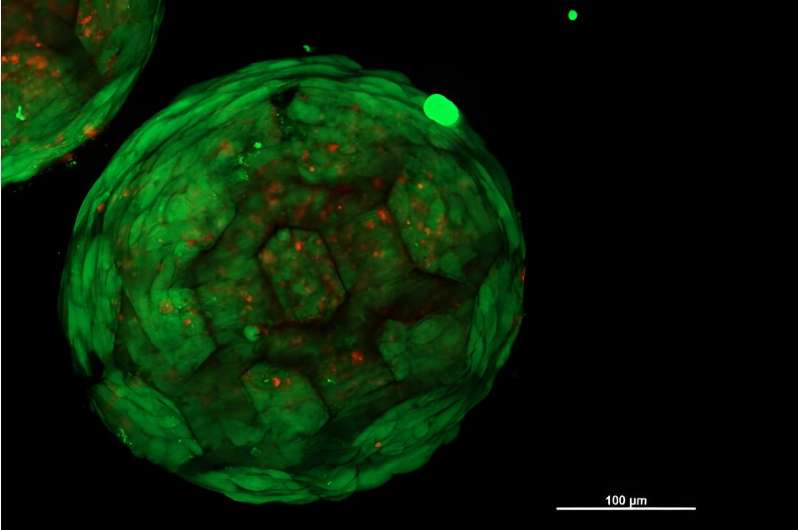
Si les sphéroïdes poreux imprimés en 3D sont colonisés par des cellules de la manière souhaitée, les sphéroïdes peuvent être disposés dans n’importe quelle forme souhaitée. La question cruciale est maintenant :les cellules de différents sphéroïdes se combinent-elles également pour former un tissu uniforme et homogène ?
"C'est exactement ce que nous avons pu montrer pour la première fois", déclare Kopinski-Grünwald. "Au microscope, vous pouvez voir très clairement :les sphéroïdes voisins se développent ensemble, les cellules migrent d'un sphéroïde à l'autre et vice versa, elles se connectent de manière transparente et aboutissent à une structure fermée sans aucune cavité, contrairement à d'autres méthodes qui ont été utilisé jusqu'à présent, dans lequel des interfaces visibles subsistent entre des amas de cellules voisins. "
Les minuscules échafaudages imprimés en 3D confèrent à la structure globale une stabilité mécanique pendant que le tissu continue de mûrir. Au bout de quelques mois, les structures plastiques se dégradent, elles disparaissent tout simplement, laissant derrière elles le tissu fini dans la forme souhaitée.
Premier pas vers une application médicale
En principe, la nouvelle approche ne se limite pas au tissu cartilagineux, elle pourrait également être utilisée pour adapter différents types de tissus plus larges tels que le tissu osseux. Cependant, il reste encore quelques tâches à résoudre en cours de route :après tout, contrairement au tissu cartilagineux, il faudrait également incorporer des vaisseaux sanguins pour ces tissus au-dessus d'une certaine taille.
"Un premier objectif serait de produire de petits morceaux de tissu cartilagineux sur mesure qui pourraient être insérés dans le matériau cartilagineux existant après une blessure", explique Oliver Kopinski-Grünwald. "Dans tous les cas, nous avons maintenant pu montrer que notre méthode de production de tissu cartilagineux à l'aide de micro-échafaudages sphériques fonctionne en principe et présente des avantages décisifs par rapport aux autres technologies."
Plus d'informations : Oliver Kopinski-Grünwald et al, Les sphéroïdes échafaudés comme éléments constitutifs de l'ingénierie ascendante des tissus cartilagineux montrent une dynamique de bioassemblage améliorée, Acta Biomaterialia (2023). DOI :10.1016/j.actbio.2023.12.001
Fourni par l'Université de technologie de Vienne